西宁爱尔:导致失明的无形杀手!糖尿病视网膜
你听说了吗?
糖尿病视网膜病变 !
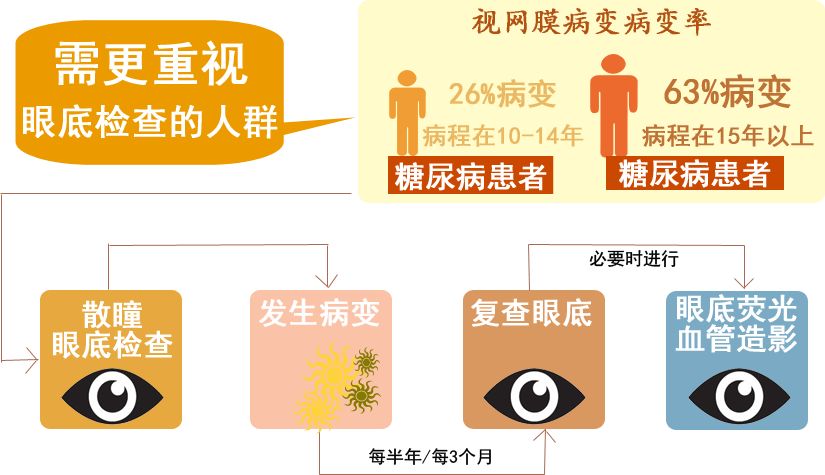
糖尿病发病率及患病率在全世界范围呈上升趋势,全世界现有糖尿病1.9亿,到2025年将突破3.33亿,目前中国已成为全世界糖尿病患者多的地区,总人数接近一个亿。糖尿病对全身各系统损害引起的并发症已经成为病人致残或早亡的主要原因。尤其是糖尿病视网膜病变如果诊治时间过晚,会引起眼盲或不可治盲,糖尿病视网膜病变已经排名为致盲眼病的第三位。
01糖尿病视网膜病变的发生
由于糖尿病患者血液成分的改变而引起血管内皮细胞功能异常,造成了微血管的渗漏。通俗地来讲,我们把全身血管比作水管,水管里的水如果成分发生了变化,开始腐蚀水管壁,时间一长,水管壁会漏水了。糖尿病患者的这种微血管病变主要发生在视网膜及肾脏,是致盲、肾功能衰竭及死亡的主要原因。
我们的视网膜的功能像照相机底片一样,网膜上分布了许多血管,小血管如果遭到破坏,会导致视网膜缺氧,缺血,从而造成视网膜微血管瘤形成,病情如果继续加重,则会造成网膜出血,渗出,玻璃体出血,新生血管形成及玻璃体视网膜增殖性改变,甚至视网膜脱离。
02 临床表现
视网膜血管的病变表现为动脉瘤、出血斑点、硬性渗出、棉绒斑、静脉串珠状、视网膜内微血管异常(IRMA),以及黄斑水肿等。广泛缺血会引起视网膜或视盘新生血管、视网膜前出血(玻璃体出血)及牵拉性视网膜脱离。
按照糖尿病视网膜病变的程度来分类,可分为非增殖性和增殖性视网膜病变。非增殖性视网膜病变相对病情较轻一些。而在增殖性视网膜病变中,视网膜损害刺激新生血管生长。新生血管生长对视网膜有害无益,其可引起纤维增生,有时还可导致视网膜脱离。新生血管也可长入玻璃体,引起玻璃体出血。
与非增殖性视网膜病变相比,增殖性视网膜病变对视力的危害性更大,其可导致严重视力下降甚至完全失明。
(图片来源于网络,如有侵权请联系删除)
糖尿病视网膜病变要做那些检查呢?
眼部检查
眼底荧光血管造影
有时在眼底镜下尚未发现糖尿病性视网膜病变时,眼底荧光血管造影已经出现异常荧光形态。在眼底荧光血管造影下发现的微血管瘤比眼底镜下所见要早得多,多得多。其他如毛细血管扩张、通透性增加、无灌注区,动静脉异常、渗出及出血,新生血管等,眼底荧光血管造影都有特殊表现。
OPs是视网膜电图(ERG)的亚成分,它能客观而敏锐地反映视网膜内层血循环状态。在眼底未见病变的眼中,它能反映出OPs的振幅异常,在有糖尿病性视网膜病变的患者中,它能进一步显示病程的进展和好转。
其他检查
如视觉对比敏锐度检查,可见早期患者的中、高空间频率平均对比敏锐度降低。应用彩色多普勒血流成像技术可发现患者球后动脉血流动力学改变,表现为低流速、低流量、高阻力型改变。血液黏稠度检测可表现为黏度增高。血清SOD活力检测可表现为活力下降等。
全身检查
血糖检查
定期测定血糖,监控病情变化。
肾功能检查
及时发现糖尿病肾病并发症。
胆固醇血脂检查
检测胆固醇、血脂水平。
03 诊治
1药治
长期控制糖尿病
糖尿病性视网膜病变的根本诊治是治糖尿病。原则上应当先并经常将血糖控制到正常或接近正常水平。
降低血脂
对于血脂偏高和视网膜黄斑区及其周围有环形硬性渗出的糖尿病患者,应摄取低脂饮食,并应用降血脂药。
控制血压
血压升高可加重糖尿病性视网膜病变,当高血压得到控制时,荧光渗漏减轻,故应对糖尿病合并高血压病的患者控制血压。口服血管紧张素转化酶抑制剂对糖尿病性视网膜病变有减轻作用,这可能与它抗高血压作用有关。
导升明
据称导升明(2,5-二羟基苯磺酸钙)对导致糖尿病性视网膜病变的“三高”因素:即毛细血管高通透性、血液高黏滞性、血小板高活性有抑制和逆转作用。
温馨提醒:如您需了解更多详细信息,可以通过电话、网络、微信等便捷渠道向我们咨询,并能通过微信公众号在线挂号,西宁爱尔眼科医院医生将给予您详细的解答! 请不要耽误,及时和我们的医生沟通,以便于早日恢复。